תאומים זהים
תאומים זהים "ומה שביניהם" – בעיות יחודיות לתאומים מונוכוריאלים
מאת: פרופ' בועז ווייס, פרופ' שלמה ליפיץ ופרופ' אייל שיף
סוגי התאומים הזהים
תאומים מונוזיגוטים, הנקראים גם תאומים "זהים", הם תוצר של התפצלות הביצית המופרית (הזיגוטה) לשני עוברים שונים. בניגוד לתאומים דיזיגוטים, שיעור היריונות התאומים המונוזיגוטים איננו משתנה באוכלוסיות שונות ושיעור זה מוערך בכ-1:250 (כלומר בארץ צפויים להיוולד מדי שנה כ-400-500 זוגות תאומים מונוזיגוטים). מידת "ההפרדה" בין התאומים תלויה במשך הזמן אשר חלף ממועד ההפריה עד לפיצולם לשני עוברים. עוברים אשר התפצלו עד שלושה ימים מההפריה יהיו נפרדים לחלוטין ולכל עובר תהיה שליה עצמאית משלו. בדומה לעוברים לא זהים, עוברים אלו יהיו ביכוריאלים וביאמניוטים.
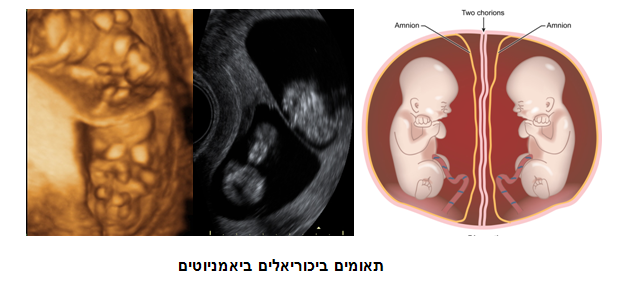
עוברים אלו, עלולים לסבול מסיבוכי היריונות מרובי עוברים כגון לידות מוקדמות, אך אין הם בסיכון למומים יחודיים של תאומים מונוכוריאלים.
מרבית התאומים הזהים (כ-70%) נובעים מפיצול של עובר בודד בימים 3-8 מההפריה. במקרה שכזה הפיצול בין העוברים הוא מושלם אך לא קיים פיצול מלא של השליות. כלומר, לעוברים אלו תהיה שליה אחת המספקת שני עוברים. במקרה זה כל עובר יהיה מוקף בקרום האמניון ושני העוברים יחדיו יהיו מוקפים בקרום כוריון אחד. עוברים אלו נקראים עוברים מונוכוריאלים ביאמניוטים. מרבית הסיבוכים הקשורים להיריונות מונוזיגוטים מקושרים לקבוצה זו.
כאחוז אחד מהתאומים הזהים נובעים מהתפצלות עובר בודד בימים 8-12 לאחר ההפריה. במקרה שכזה יהיו שני עוברים נפרדים אך לא תהיה ביניהם כל מחיצה. עוברים אלו יהיו בעלי שליה אחת ושניהם יחדיו מוקפים בקרום אמניון אחד וקרום כוריון אחד (מונוכוריאלי מונואמניוטים). לקבוצה זו פוטנציאל סיבוכים מעצם היותם מונוכוריאלים וסיבוך ספציפי מהעדרות מחיצה כלשהי ביניהם והסכנה הנלווית של כריכת חבל הטבור של תאום אחד במשנהו.
במקרים נדירים ביותר (כאשר עובר אחד מתפצל לשני עוברים לאחר יום 13 לחייו), הפיצול של גוף העובר איננו שלם וכתוצאה נוצרים תאומים "סיאמים" או בשמם הרפואי Conjoined twins.
בעיות יחודיות לתאומים מונוכוריאלים
לתאומים מונוכוריאלים יש מספר סיבוכים יחודיים. סיבוכים אלו כוללים את תסמונת מעבר הדם בין העוברים – Twin to Twin Transfusion Syndrome, האטה סלקטיבית בצמיחה של אחד העוברים – Selective IUGR, תסמונת העובר האקרדי או בשמו הרפואיTwin Reverse Arterial Pulsation – TRAP, וסיבוכים של עוברים מונואמניוטים.
TTTS – תסמונת מעבר הדם בין העוברים – Twin to Twin Transfusion Syndrome
פוגעת בכ-10-15% מכלל התאומים המונוכוריאלים. לכלל העוברים המונוכוריאלים קיימים קשרים של כלי דם בין תאום אחד למשנהו. קשרים אלו הינם למעשה נקודות מפגש על פני השליה בין כלי דם שמקורו בעובר אחד לכלי דם שמקורו בעובר השני. הקישורים של כלי הדם עשויים להיות וריד לוריד (V-V), עורק לעורק (A-A) או עורק לוריד (A-V). במרבית המקרים סך זרימת הדם בין תאום אחד לשני משתווה ולא נוצר פער לטובת אחד התאומים. תסמונת TTTS נגרמת עקב זרימה מוגברת של דם מתאום אחד (הנקרא "תורם" – Donor) לתאום השני (הנקרא "מקבל" – Recipient) על פני אנסטומוזות מסוג עורק-וריד (AV). במצב זה, קוטולידון שלייתי מקבל אספקת דם מעובר אחד על ידי עורק בודד ומנקז את הדם דרך וריד בודד לעובר השני. אנסטומוזות מסוג A-A מאזנות את זרימת הדם בין העוברים ונחשבות ל-"מגנות" מפני המחלה. ואכן, בשנים האחרונות ניתן להדגים אנסטומוזות אלו בבדיקת אולטרסאונד ובמידה והן מתגלות, הסיכון להתפתחות TTTS יורד ובמידה ומתפתחת המחלה, חומרתה פחותה.
TTTS היא מחלה אשר ללא טיפול מסתיימת לרוב בתמותת העוברים ובלידה מוקדמת. לתסמונת TTTS מספר שלבים קליניים אשר סוכמו על ידי Quintero כפי שמופיע בטבלה למטה.
Demise | Hydrops | **Abnormal Doppler | Absent Bladder Donor | *Poly/Oligo | Stage |
- | - | - | - | + | I |
- | - | - | + | + | II |
- | - | + | + | + | III |
- | + | + | + | + | IV |
+ | + | + | + | + | V |
*מיעוט מי שפיר = כיס מקסימלי מתחת ל-2 ס"מ. ריבוי מי שפיר = כיס מקסימלי מעל 8 ס"מ עד שבוע 22 ומעל 10 ס"מ מעבר לשבוע 22.
**1. העדר גל דיאסולי בעורק הטבור.
2. גל a שלילי בדוקטוס וונוזוס.
3. זרימה פוליסטית בוריד הטבור.
מעקב
מהסיבות הנ"ל עוברים מונוכוריאלים צריכים להימצא במעקב תכוף במסגרת מרפאה או רופא בעלי ניסיון בתחום זה. במסגרת המעקב נמדד גודלם של העוברים ומתבצעת הערכה של כמות מי השפיר בכל שק. כמו כן, מתבצעת הערכה של מדדי זרימת הדם בכלי הדם השונים (עורק הטבור, עורק במוח העובר וכלי דם ורידיים) של שני העוברים. במידה ומתגלה החשד לתסמונת TTTS מופנית היולדת למרפאה המתמחה בתחום זה לשם אישור האבחנה (במקרים רבים נשלחות נשים עם הכותרת TTTS"" אשר נשללת בבדיקה חוזרת), הערכת חומרת המחלה ותכנון הטיפול. במידה ודרגת החומרה של המחלה קלה ביותר (שלב I) ניתן לעקוב באופן תכוף (מדי שבוע) ללא טיפול, היות ובחלק מהמקרים לא נצפית החמרה נוספת של התסמונת. במרבית המקרים, עם אבחון התסמונת יש להתחיל בטיפול.
טיפול
צריבה בלייזר
הטיפול המקובל ביותר בתסמונת TTTS הוא צריבה בלייזר בהנחיה אנדוסקופית של כלי הדם היוצאים מהאזור של התאום "התורם" ומתחברים לכלי דם של התאום "המקבל". בניתוח זה – מוחדר פטוסקופ לרחם ובאמצעותו מזהים את האנסטומוזות מסוג AV על פני השליה. כאשר מזוהה כלים דם האחראי למעבר דם לא תקין, כלי הדם נצרב על ידי קרן לייזר המכוונת לנקודת החיבור של כלי הדם (בין התורם למקבל). מהלך כל הניתוח מנוטר על ידי מכשיר אולטרסאונד המוודא את מצבם התקין של העוברים ומכוון את מבצע הפעולה למטרתו. ניתוח זה הוא הטיפול המומלץ במרבית המקרים של היריונות עם TTTS. ככלל, כרבע מהנשים המנותחות מאבדות את ההיריון. מעל לשליש מהנשים מאבדות עובר אחד אך יולדות את העובר השני בגיל היריון הנחשב לסביר. בכשליש מהמקרים נולדים שני ילודים בגיל היריון סביר. ניתוח זה מתבצע על ידי צוות יחודי הכולל מספר אנשים אשר התמקצעו בתחום זה. באגף נשים וילודות במרכז הרפואי ע"ש שיבא נצבר ניסיון יחודי בארץ בנושא זה ונעשו מספר ניתוחים לצריבת כלי הדם עם תוצאות טובות. הפעולות במרכז הרפואי שיבא נעשות על ידי צוות היחידה לרפואת העובר בשיתוף פעולה עם פרופ' יאן דפרסט (מבלגיה) אשר הכשיר את הצוות ואף השתתף בארץ במספר פעולות הנחשבות לקשות יותר (כגון מקרים עם שליה קדמית וכו').
ניקוז מי שפיר
טיפול נוסף המוצע במקרים של TTTS מבוסס על ניקוז עודף מי השפיר מהעובר המקבל – Amniodrainage. טיפול זה נועד להפחית את נפח הרחם ולהקטין את הסיכון ללידה מוקדמת. בנוסף, יתכן ושינויי הלחצים ברחם משנים שוב את שיווי המשקל בזרימת הדם בין העוברים ומשפרים את מצבם של העוברים.
קיימות בספרות מספר עבודות רב-מרכזים הבוחנות את שתי שיטות הטיפול, צריבה בלייזר למור ניקוז מי שפיר. העבודה הפרוספקטיבית הרנדומלית היחידה (Senat et al. 2004) אשר השוותה בין שתי זרועות הטיפול הצביעה על:
- שינוי משמעותי בגיל הלידה החציוני, שבוע 33.3 בקבוצת הלייזר למול 29.0 בבוצת הניקוז.
- שיעור משמעותי גבוה יותר של הישרדות של לפחות עובר אחד – 76% בקבוצת הלייזר למול 51% בקבוצת הניקוז.
- שיעור גבוה יותר של תמותה פרינטלית בקבוצת הניקוז.
- שיעור נמוך יותר של Periventricular leukomalacia – PVL בקבוצת הלייזר (6% למול 14%).
- שיעור גבוה יותר של עוברים ששרדו עד גיל חצי שנה ללא נכות, בקבוצת הלייזר.
לאור היתרון הברור של הטיפול בלייזר בעבודה אקראית זו (אם כי קיימת ביקורת לא מועטה על המתודולוגיה), אנו מציעים כיום טיפול בניקוז מי שפיר רק במקרים יחודיים בהם אנו מאמינים שהטיפול בלייזר איננו מתאים (למשל בגיל היריון מתקדם ביותר או במקרים של צוואר רחם מאד מקוצר). לעיתים (אם כי אין זה תמיד מומלץ) ניתן טיפול זה כטיפול ראשוני לשם הקלה על היולדת עד לביצוע הטיפול היעיל יותר – צריבה בלייזר. במספר מרכזים בעולם מוצע טיפול שלישי של יצירת חור במחיצה בין העוברים – טיפול זה איננו מקובל ביחידתנו.
הפרעה בגדילה בתאומים מונוכוריאלים – Selective IUGR
עד כ-30% מהתאומים המונוכוריאלים עלולים לסבול בהפרעה בגדילת אחד התאומים. במידה ומאובחנת הפרעה בגדילת התאומים יש לבדוק את העוברים באופן תכוף ולבצע בדיקות אולטרסאונד ודופלר עוברי מקיפות. במקרים בהם ההפרעה בגדילת העובר משמעותית ומלווה בהפרעה בזרימת הדם, וגיל ההיריון מגיע לשלבי חיות (משבוע 25 ואילך), נהוג לאשפז את היולדת למעקב וניטורים תכופים. לאחרונה הוגדרה תת-קבוצה של היריונות אלו, בהם מתגלית זרימה בעלת העדר גל דיאסטולי או גל דיאסטולי שלילי בעורק הטבור אשר מופיעה באופן לא רציף ומלווה בגלים "תקינים". קבוצה זו של היריונות מונוכוריאלים נמצאת בסיכון גבוה יותר לתמותה תוך רחמית.
היריונות מונוכוריאלים יחודיים בכך שבמידה ואחד העוברים נפטר בעודו ברחם, הדבר עלול לפגוע בעובר השני. מאמר Review אשר סיכם מספר סדרות של תאומים מונוכוריאלים מצא כי שיעור המוות לעובר השני (לאחר מותו של העובר הראשון) הוא 12% ושיעור הפגיעה המוחית במידה והעובר שרד הוא 18%. שיעורי המוות והנכות הנוירולוגית גדלים במידה ומדובר בהיריונות עם TTTS. לפיכך, במקרים בהם קיים צפי כי העובר הקטן עלול למות בגיל היריון צעיר, ניתן לבצע הפחתה סלקטיבית של העובר החולה ובכך להציל את אחיו התאום מפגיעה ומוות. ההפחתה בעוברים מונוכוריאלים דורשת מיומנות רבה ומתבצעת על ידי צריבת חבל הטבור של העובר הבעייתי. השיטה הנפוצה ביותר היא צריבה של חבל הטבור בעזרת מכשיר ביפולארי. שיעור הסיבוכים של פעולה זו איננו מבוטל. כ-15% מהעוברים התקינים אינם שורדים את הפעולה ושיעור דומה מסתבך בירידת מים מוקדמת.
תסמונת העובר האקרדי – TRAP
במקרים נדירים של תאומים מונוכוריאלים קיים חיבור של כלי דם ישירות מעובר אחד למשנהו. במקרים שכאלו העובר האחד מספק דם שאינו מחומצן היטב לעובר השני כבר מתחילת ההיריון. כתוצאה מכך, נוצר מום בעובר המקבל וליבו (ולרוב גם פלג גופו העליון) מפסיק להתפתח. בתסמונת זו מתגלה לרוב עובר אחד שנראה תקין ובצמוד לו גוש ללא לב פועם אשר גדל במהלך ההיריון. מרבית ההיריונות עם עובר אקרדי מאובחנים, בטעות, בתחילת ההיריון כהיריון תאומים עם עובר אחד אשר חדל מלהתפתח. רק במידה ומפעילים Color Doppler ניתן לראות כי העובר "המת" מקבל אספקת דם עשירה. היות והעובר התקין צריך במצבים אלו לספק דם לעצמו ולעובר השני (חסר הלב האקרדי) – הוא עלול לסבול מאי ספיקת לב, מצב אשר מביא לבסוף למותו של העובר התקין. במידה וקיים חשד לתסמונת TRAP יש לעקוב אחר ההיריון ומדדי העובר האקרדי. במקביל יש לבדוק את העובר התקין ולאתר סימנים ראשונים של התדרדרות במצבו. במרבית המקרים, לא חלה התדרדרות של העובר הבריא ולעיתים אף מתגלית הפסקה עצמונית בזרימת הדם מהעובר הבריא לעובר האקרדי. במקרים מסוימים בהם העובר האקרדי גדל במהירות והתסמונת מחמירה יש צורך בטיפול המבוסס על סגירת מעבר הדם בין העוברים. היות וכאן מדובר על כלי דם אחד העובר מהעובר התקין לעובר האקרדי, חסימת כלי דם זה תוביל לעצירת גדילתו של העובר האקרדי ושיפור במצבו של העובר התקין. חסימת כלי הדם מתבצעת על ידי החדרת מחט (תחת הנחיית אולטרסאונד) לאזור הטבור של העובר האקרדי וצריבת כלי הדם הטבורים על ידי קרן לייזר (או שיטות אחרות לחימום/קירור רקמות מיידי המקובלות בעולם). צריבה יעילה מתבטאת כאמור בהפסקת זרימת הדם בין העוברים.
עוברים מונואמניוטים
עוברים מונואמניוטים הינם כאמור תאומים הנמצאים בשק אחד ללא מחיצה ביניהם. הסכנה היחודית לתאומים אלו היא כריכה של חבל טבור של האחד במשנהו ופגיעה באספקת הדם לעוברים. בעבר, תאומים מונואמניוטים סבלו משיעור גבוה ביותר של מוות תוך רחמי. בשנים האחרונות נהוג לאשפז את היולדות עם תאומים מונואמניוטים מהשבוע ה-26 להיריון לשם בדיקות יומיומיות (ניטור ואולטרסאונד) וליילד את הנשים בגיל היריון צעיר – כ-32 שבועות, בניתוח קיסרי. מגמה זו שינתה את הפרוגנוזה של תאומים אלו לטובה וכיום מרביתם של העוברים מגיעים ללידה בבריאות שלמה. מספר עבודות אשר השוו מהלך של נשים מאושפזות לנשים עם השגחה בקהילה, הצביעו על שיפור ניכר בהישרדות של היריונות בהם היולדת אושפזה ולמעשה בשתי עבודות שונות, לא ארע מקרה מוות עוברי בקרב הנשים המאושפזות.
לסיכום
תאומים מונוכוריאלים נחשבים להיריונות ברי סיכון גבוה עוד יותר מכלל התאומים. במרכז הרפואי שיבא התגבש צוות במסגרת היחידה לרפואת העובר, יחידת האולטרסאונד והמערך הפרינטלי המתמחה במעקב וטיפול אחר היריונות אלו. במסגרת היחידה לרפואת העובר אנו מבצעים מעקבים אחר היריונות בסיכון להתפתחות TTTS, עוברים אקרדיים ועוברים עם הפרעה בגדילת אחד התאומים. במקרה הצורך אנו מציעים טיפולים מתקדמים כמקובל במרכזים המובילים בעולם.


